医療を受ける上で検査・治療に放射線が広く使用されています。
身近なところでは、レントゲン検査があります。多くの人が検査の経験があると思います。
あのレントゲン検査でも放射線が使用されています。
医療を受ける方が、自分自身の検査・治療のために放射線を浴びることを医療被ばくといいます。
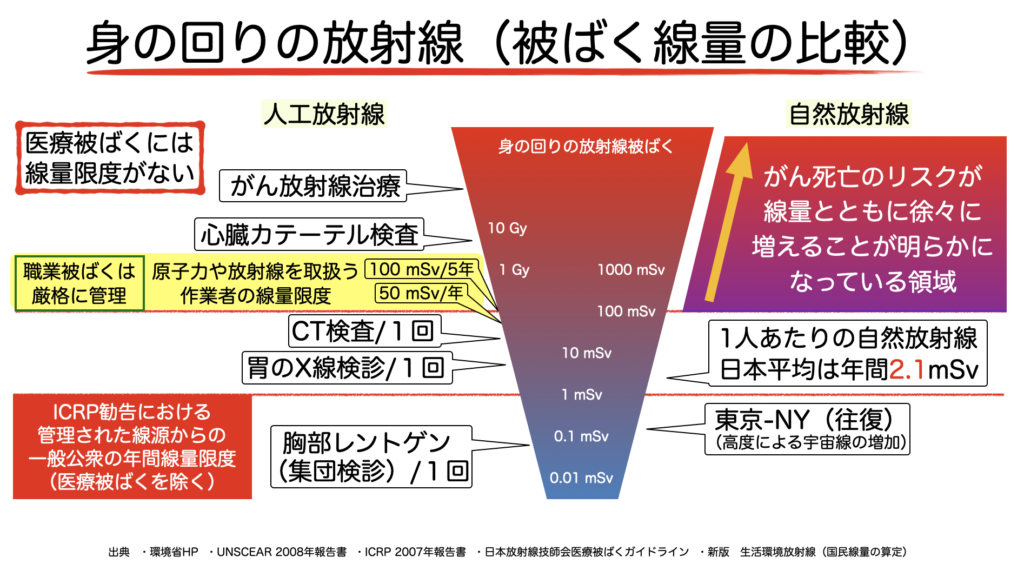
身の回りの放射線被ばく
この放射線被ばくですが、次の3つの被ばくに分けられています。
- 医療被ばく:医療を受けるために受ける放射線被ばく。
- 職業被ばく:仕事(医療や原子力関連)において放射線を扱う過程で受ける被ばく。
- 公衆被ばく:上の2つ以外の、一般の人々が生活の中で受ける被ばく。
職業被ばくは、法律で放射線を浴びる量(被ばく線量)が厳格に管理されています。
公衆被ばくは、すべての人がほぼ均等に浴びること、被ばく線量が少ないため特別な対処は不要です。
注意する必要があるのが、医療被ばくです。医療被ばくには制限が設けられていません。
医療被ばくの問題点
では、なぜ医療被ばくが多いことが課題なのでしょうか?
それは、放射線被ばくが健康障害の原因になるからです。
被ばくの健康障害には『確定的影響』と『確率的影響』の2つの影響を考える必要があります。
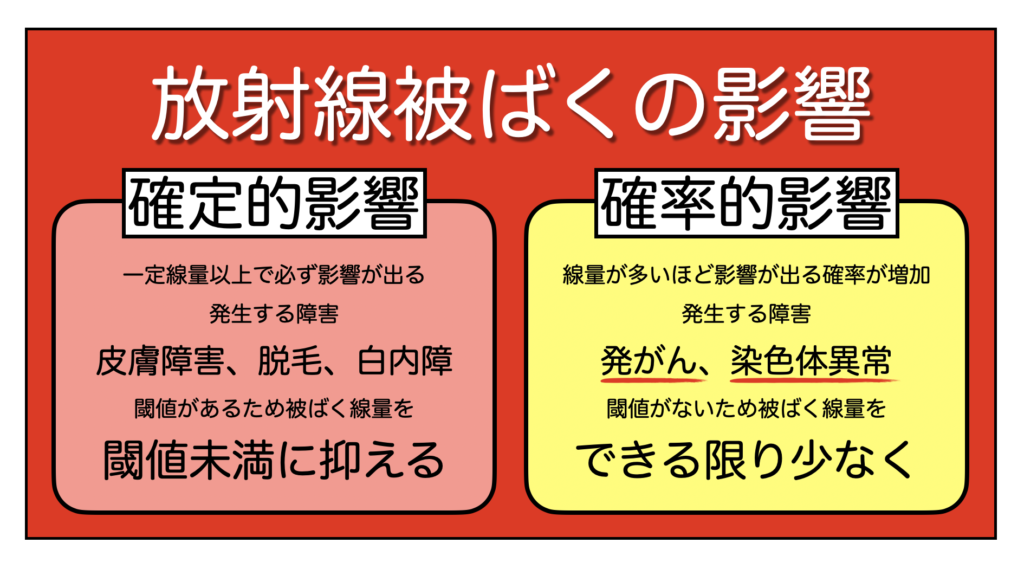
被ばくには健康障害があることが問題ですが、確定的影響は被ばくからの時間経過が数分〜数週間で出現するのに対して、確率的影響は数年かけて健康障害が出現します。このことを意識する必要があります。
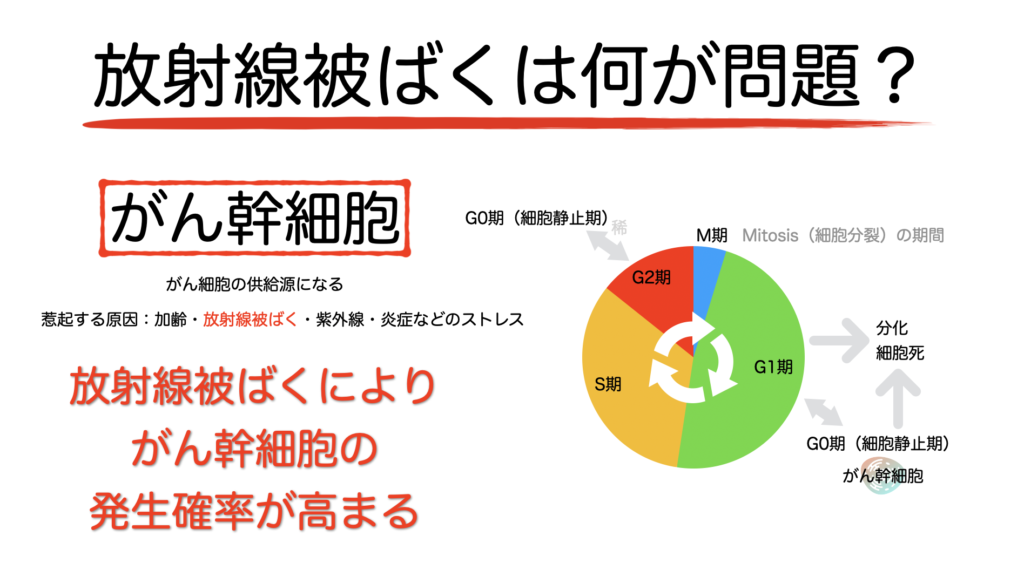
被ばく線量が多くなるほど、発ガンリスクが高くなります。
そしてその影響は被ばくから数年して明らかになります。
日本における医療被ばく
日本は世界的に見て、医療被ばくが多いことが以前から指摘されていました。
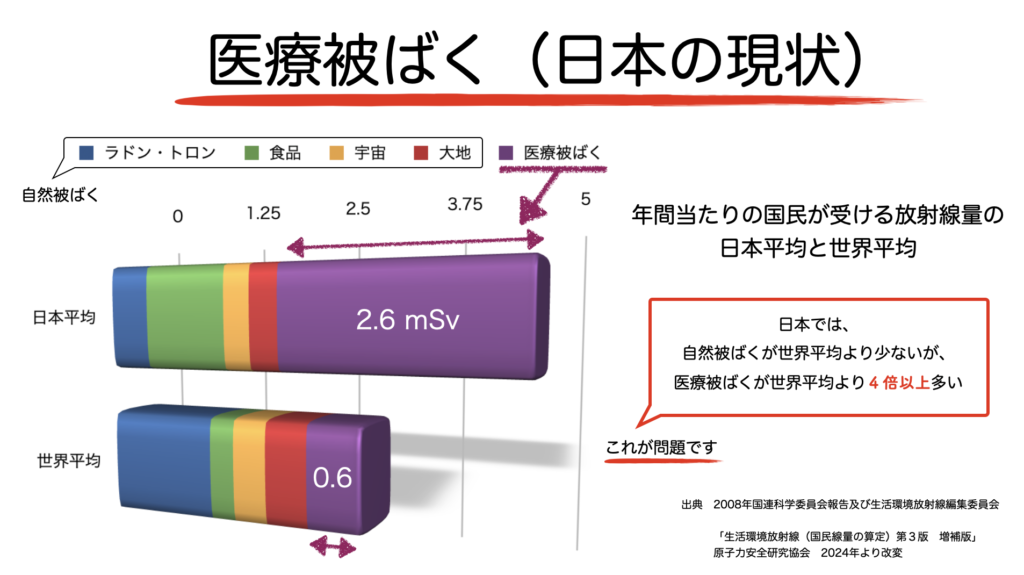
医療被ばくが多くなるほど発ガンのリスクが高くなる、そして日本は医療被ばくが世界平均の4倍以上である、という2点が日本の医療被ばくの課題といえます。では実際にがんについてのデータはどうなのでしょうか?
高齢化の影響を除いた年齢調整がんの罹患率(ARS)の長期推移を見ます。
| 国名 | 2000年 | 2010年 | 2020年 | 傾向 |
| 日本 | 300 | 330 | 370 | 上昇傾向 |
| 米国 | 560 | 480 | 430 | 低下 |
| ドイツ | 520 | 500 | 470 | 低下 |
| フランス | 510 | 480 | 450 | 低下 |
| イギリス | 500 | 470 | 460 | 低下傾向 |
| イタリア | 480 | 460 | 440 | 低下傾向 |
| カナダ | 540 | 500 | 460 | 低下 |
| 豪州 | 600 | 560 | 500 | 低下 |
『被ばくが原因』だとは、これだけでは言えません。ですが、なぜか日本だけががん罹患率が上昇傾向にあります。
皆さんに知ってほしいことがあります。日本は医療の現場で医療被ばくについてかなり寛容です。
医療被ばくには線量限度がない
医療被ばくには線量限度がありません。
これが、職業被ばく(放射線関連業務に従事する人は年間50ミリシーベルト、5年間で100ミリシーベルトを超えるとその業務に就けなくなる)と医療被ばくが違う点です。
治療を受ける人・治療を提供する人が、同じ空間にいて医療が行われる中で、医療を受ける方は医療被ばく、医療を提供する医療スタッフは職業被ばくという違いがあります。
WHO(世界保健機関)は医療被ばくについて次のように述べています。
実際の医療現場で確定的影響と確率的影響の違いが理解されておらず、実施の正当化と防護の最適化のバランスが十分とはいえない現状です。
アブレーションでの放射線被ばく
アブレーションは不整脈治療において有効な治療法です。ですが、「放射線被ばくで別の健康上の問題が起きるとしたら、良い治療とは言えなくなる」、私はこのことは避けたいと考えています。
放射線被ばくによる確定的影響はそれ以上浴びないことで防ぐことができますが、確率的影響は放射線被ばくが増えれば増えるほど障害の発生リスクが高まります。
医療被ばくを適切にするためには、WHOがコメントしているように放射線防護文化を向上させることが必要です。
もし、皆さんがアブレーションを勧められたり、皆さんの周りの方でアブレーションを勧められている人がいたら、私からのアドバイスは、放射線から身を守ることを医療者任せにするのではなく、医療を受ける方が積極的に身を守る必要があるということです。
放射線を使用した検査治療には、実施の正当性と防護の最適化が医療における放射線防護の二つの柱です。防護の最適化については医療者に任すしかありませんが、実施の正当性についてはどのようにしたらどうでしょうか?
それは質問です。「私は放射線被ばくを最小限にしたいと考えています。その検査は放射線を使いますか?放射線を使わない方法はないですか?」という魔法の質問を使ってみてください。
医療は医療者任せにするのではなく、問題を解決したい方(検査治療を受ける方)の積極的な参加が必要だと考えています。そしてもし、その魔法の質問でアブレーションでの放射線被ばくがゼロにならないようであれば、私に相談してください。
不整脈治療のアブレーションに携わる私自身ができること。
それはアブレーションから放射線被ばくをなくすことです。
そしてそれを実現するために『放射線被ばくのないアブレーション』を10年以上続けてきました。
医療被ばくをどう考えるか
医療において検査治療で放射線は必要不可欠な存在です。半面、放射線は健康上の問題も引き起こす危険があります。ですから必要不可欠な検査治療のために被ばくは節約が大切だと考えます。
被ばくについての考え方を教えてくれた2冊の本からの一言を紹介します。
被ばくによるがんリスクを比較検討することで、過去の被ばくの重大さ、今後の被ばくの許容量、などを判断できる。
放射線にかんして多くの人が抱いている恐れは、実際のリスクに相応だとは言えない。私たちは誰もが普通に、居住地や職業に応じて実にさまざまな線量の放射線を浴びている。だがその範囲内で、健康への悪影響を示すデータはほとんどない。
個人として注意すべきは、私たちのほとんどが無視している放射線、すなわち医療処置で浴びる分である。私たちが毎年浴びている放射線の半分は医療処置によるもので、そのうち三分の一から半分は不要かもしれない。担当の医師には検査を勧める理由、リスクと利益の兼ね合い、浴びることになる線量を確認しよう(こうした用心は、放射線絡みに限らずあらゆる医療検査や処置に当てはまる)。
電離放射線を浴びるたび、がんリスクはどれほどわずかでも高まるので、どのような放射線検査にも実施するうえで正当な理由が必要だ。結果に利用価値がある可能性の高い検査は正当化できるだろう。だが、診断や治療に対する実利がないなら正当化できない。医師や歯科医に放射線検査を勧められたら、その目的、自分にとっての利益、浴びることになる線量を確かめるべきだ。そうした情報を知ったうえで、勧められた検査の利益とリスクの兼ね合いが適切か判断すればいい。
『放射線と冷静に向き合いたいみなさんへ』
ロバート・ピーター・ゲイル&エリック・ラックス著(早川書房) より引用
放射能や化学的発癌物質を少量ずつくりかえし摂取すると、正常な細胞の呼吸作用が破壊され、エネルギーが奪われる、という。そして、一度こうした状態になると、もうもとへはもどらない。
たとえば、ネズミでは短く、発癌も早い。人間の場合は長く(何十年という時もある)、悪性腫瘍はゆっくりと進行する。
『沈黙の春』 レイチェル・カーソン著より引用



